Złamanie kości sześciennej – leczenie
Złamania kości sześciennej (ang. cuboid fracture) ze względu na jej anatomię i położenie w obrębie kości śródstopia, występują dość rzadko i zwykle towarzyszą złożonym urazom stopy. Izolowane złamania kości sześciennej bez przemieszczenia można skutecznie leczyć zachowawczo poprzez unieruchomienie i odciążenie kończyny. Złamania pozastawowe z przemieszczeniem powyżej 3 mm, skrócenie bocznej kolumny stopy oraz złamania śródstawowe z przemieszczeniem powyżej 1 mm wymagają operacyjnego nastawienia i stabilizacji odłamów. Jest to konieczne, aby uniknąć przyszłych negatywnych konsekwencji w postaci zesztywnienia stawów śródstopia i zaburzenia biomechaniki stopy.
Szukasz ortopedy wykonującego opisywaną operację? Zapytaj: axazemla@gmail.com.
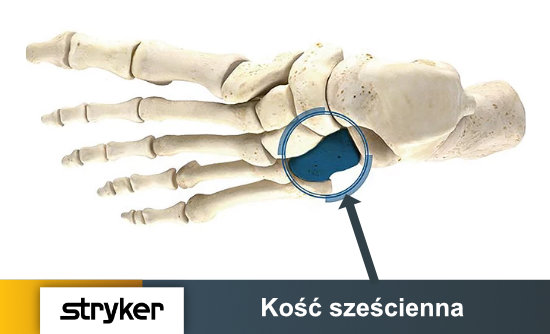
Gdzie leży kość sześcienna i jaka jest jej rola?
Kość sześcienna (ang. cuboid bone) jest położona najbardziej bocznie w dystalnym rzędzie kości śródstopia (ang. midfoot bones). Ma kształt piramidy i posiada pięć powierzchni stawowych, za pomocą których łączy się:
- od przodu z podstawami czwartej i piątej kości śródstopia,
- od tyłu z kością piętową, tworząc staw piętowo-sześcienny,
- od strony przyśrodkowej z kością klinowatą boczną i kością łódkowatą.

Połączenie kości sześciennej z czwartą i piątą kością śródstopia zapewnia trzykrotnie większą ruchomość niż ruchomość stawów stępowo-śródstopowych 1-3 i ma największy udział w zgięciu grzbietowym i podeszwowym śródstopia. Ponadto ruchy w stawie piętowo-sześciennym stanowią składową pronacji i supinacji stopy podczas chodu po nierównym podłożu.
Chociaż kość sześcienna nie bierze bezpośredniego udziału w przenoszeniu ciężaru, przyjmuje ona znaczne siły kompresyjne podczas stania i chodzenia.
Na powierzchni podeszwowej kości sześciennej biegnie skośnie dystalnie i przyśrodkowo rowek, w obrębie którego ułożone jest ścięgno mięśnia strzałkowego długiego. Kość sześcienna stanowi więc główny punkt oparcia dla ścięgna tego mięśnia podczas jego pracy.
Kość sześcienna zaopatrywana jest przez tętnicę podeszwową boczną. Dobre unaczynienie kości sześciennej pozwala na zadowalającą konsolidację po złamaniu. Powikłania takie jak brak zrostu czy martwica kości występują bardzo rzadko.
Złamanie kości sześciennej – objawy
Objawy ostrego złamania kości sześciennej:
- ból i obrzęk bocznej części stopy w rzucie kości sześciennej,
- wyraźne nasilenie dolegliwości przy próbie obciążenia zewnętrznej krawędzi stopy,
- możliwy krwiak i deformacja stopy (przy złożonych urazach stopy).
Objawy złamania przeciążeniowego kości sześciennej:
- przewlekłe tępe dolegliwości bólowe bocznej części stopy
- ból pojawia się lub nasila po długotrwałym chodzeniu lub bieganiu.
- uwagę zwraca postępujący charakter nasilenia dolegliwości w czasie (np. w ciągu kilku tygodni).
Diagnostyka złamania kości sześciennej
Oprócz szczegółowego badania fizykalnego, ocena radiologiczna (RTG) pozwala określić obecność i rodzaj złamania. Konwencjonalne zdjęcia rentgenowskie nie zawsze ujawniają ukryte złamania, które mogą pozostać słabo widoczne, zwłaszcza u dzieci. W takim przypadku może być konieczne uzupełnienie diagnostyki o rezonans magnetyczny lub tomografię komputerową stopy.
Diagnostyka różnicowa
Diagnostyka różnicowa, zwłaszcza w przypadku niejasnych objawów, powinna uwzględniać wykluczenie wszystkich przyczyn bólu po bocznej stronie stopy.
- Tendinopatia, naderwanie ścięgna mięśnia strzałkowego długiego,
- podwichnięcie ścięgien mięśni strzałkowych,
- złamanie piątej kości śródstopia (np. Jonesa),
- zespół kości sześciennej (podwichanie kości),
- oderwanie fragmentu przedniego wyrostka kości piętowej,
- urazy stawu Lisfranca,
- koalicja kości stępu,
- bolesność spowodowana dodatkową kością strzałkową,
- zespół zatoki stępu,
- Uwięzienie nerwu podeszwowego bocznego.
Leczenie złamania kości sześciennej
Leczenie tych urazów zależy od konkretnego typu i cech złamania. Złamania kości sześciennej są klasyfikowane zgodnie z ich charakterystyką dotyczącą przemieszczenia fragmentów, zajęcia powierzchni stawowych oraz możliwości złamania awulsyjnego lub wieloodłamowego.
Ze względu na brak odpowiednich dowodów naukowych jedno idealne podejście chirurgiczne nadal nie zostało dotąd sprecyzowane. W praktyce pomocna może okazać się m.in.. poniższa klasyfikacja.
Typy złamań kości sześciennej według Fenton i wsp. [2]:
- 1 – złamanie awulsyjne obejmujące torebkę stawu piętowo-sześciennego – możliwe leczenie zachowawcze.
- 2 – stabilne izolowane pozastawowe złamanie, długość bocznej kolumny stopy pozostaje zachowana – można stosować leczenie zachowawcze.
- 3 – izolowane złamania śródstawowe obejmujące staw piętowo-sześcienny, staw stępowo-śródstopny lub oba – można leczyć zachowawczo.
- 4 – złamania śródstawowe towarzyszące rozerwaniu stawu Choparta lub Lisfranca – wymagane leczenie operacyjne.
- 5 – wysokoenergetyczne kompresyjne złamania kości sześciennej, którym może towarzyszyć rozerwanie stawów śródstopia i utrata długości kolumny bocznej stopy – najczęściej leczenie operacyjne.
Leczenie zachowawcze
Postępowanie obejmuje noszenie specjalnego buta – ortezy typu Walker. Stopień obciążania kończyny jest na bieżąco uzgadniany z lekarzem ortopedą. Najczęściej pacjent może obciążać nogę w sposób kontrolowany w granicach tolerancji bólowej.
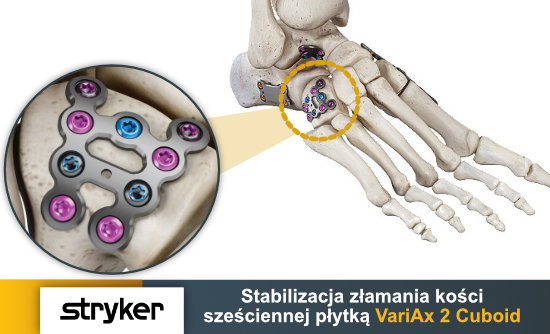
Leczenie operacyjne złamanej kości sześciennej
Celem zabiegu jest przywrócenie długości bocznej kolumny stopy oraz prawidłowej anatomii i ruchomości stawu piętowo-sześciennego oraz czwartego i piątego stawu stępowo-śródstopnego.
Postępowanie operacyjne może obejmować:
- założenie stabilizatora zewnętrznego (zła jakość skóry, złamania wieloodłamowe),
- otwartą repozycję i stabilizację wewnętrzną za pomocą specjalnej płytki, czasami konieczne jest wykorzystanie przeszczepu kości.
Jeżeli uratowanie stawu nie jest możliwe, wykonuje się jego usztywnienie (artrodezę).
Jak przebiega operacja?
Zabieg wewnętrznej osteosyntezy złamania kości sześciennej najczęściej przeprowadzany jest w znieczuleniu podpajęczynówkowym (pacjent w trakcie operacji nie czuje nic od pasa w dół).
Ortopeda wykonuje podłużne nacięcie o długości kilku centymetrów z boku stopy tak, aby zaopatrzyć kość sześcienną, staw piętowo-sześcienny i/lub staw stępowo-śródstopne IV i V. Operator dokonuje anatomicznego nastawienia złamania tak, aby przywrócić odpowiednie wymiary kości sześciennej. W razie potrzeby dokonuje rekonstrukcji powierzchni stawowych. Wewnętrzna osteosynteza jest utrzymywana zwykle za pomocą płytki stabilizowanej śrubami. Ubytki kostne wypełniane są autoprzeszczepami, substytutem kości lub gąbczastymi wiórami kostnymi.

Rekonwalescencja po operacji
Po operacji pacjent chodzi o kulach bez obciążenia operowanej stopy przez okres 4-6 tygodni. Następnie przez kolejne kilka tygodni nosi ortezę Walker z możliwym częściowym obciążaniem kończyny. Chodzenie z pełnym obciążeniem bez ortezy jest możliwe po potwierdzeniu przez ortopedę pełnego zrostu kostnego na kontrolnych zdjęciach RTG.
–
Warto przeczytać:
–
Ilustracje na tej stronie mają charakter poglądowy i zostały wykonane przy wsparciu firmy Stryker Polska Sp. z o.o.
–
Źródła:
- Angoules, A. G., Angoules, N. A., Georgoudis, M., & Kapetanakis, S. (2019). Update on diagnosis and management of cuboid fractures. World Journal of Orthopedics, 10(2), 71-80.
- Fenton P, Al-Nammari S, Blundell C, Davies M. The patterns of injury and management of cuboid fractures: a retrospective case series. Bone Joint J. 2016;98-B:1003–1008
